Определение
Содержание:
- Продолжительность
- Диагностика и лечение ранней стадии болезни Паркинсона
- Форпост-симптомы
- Причины СПИДа и ВИЧ
- Каковы возможные последствия скарлатины?
- Как проводить профилактику скарлатины?
- Причины мигрени. Почему она возникает?
- Основные симптомы и признаки шизофрении
- Кардиогенные синкопе
- Состояния, которые ошибочно воспринимаются как синкопе
- Как лечить болезнь Паркинсона
- Предвестники заболевания
- Причины болезни
- Преимущества клиники
Продолжительность
Как правило, средняя продолжительность продромального периода болезни составляет от одного до трех дней. Однако длительность этой стадии инфекционного заболевания может варьироваться в зависимости от следующих обстоятельств:
- свойства самого инфекционного агента;
- изначального состояния организма пациента (ослабленные, истощенные пациенты переносят такие воздействия более тяжело);
- состояния иммунной системы организма;
- наличия в анамнезе вакцинации против заболеваний, вызываемых данным инфекционным агентом;
- на фоне развернутых симптомов другого, уже развившегося инфекционного заболевания продромальный период может пройти незамеченным.
Ввиду такого большого количества факторов, способных повлиять на длительность этой фазы заболевания, обозначение ее длительности и границы весьма условно.
Диагностика и лечение ранней стадии болезни Паркинсона
О.С. Левин1,2, А.В. Росинская3
1Российская медицинская академия последипломного образования;2Центр экстрапирамидных заболеваний (Москва);3Кабинет экстрапирамидных расстройств Приморской краевой клинической больницы №1 (Владивосток)
Болезнь Паркинсона (БП) – прогрессирующее нейродегенеративное заболевание, характеризующееся сочетанием гипокинезии с мышечной ригидностью и/или тремором покоя, а также с позднее развивающейся постуральной неустойчивостью и широким спектром немоторных нарушений, включая вегетативные, психические, диссомнические и сенсорные симптомы. В качестве основного звена патогенеза БП рассматривается формирование нейротоксических агрегатов небольшого пресинаптического белка альфа-синуклеина (основного компонента телец Леви) сопровождающееся гибелью пигментированных нейронов вентролатеральных отделов компактной части черной субстанции. Однако в последние годы установлено, что с поражением черной субстанции коррелируют лишь основные двигательные симптомы паркинсонизма, в то же время дегенеративный процесс при БП вовлекает и другие группы нейронов в различных зонах головного мозга, а также и в периферической нервной системе, что лежит в основе многочисленных немоторных проявлений болезни .
Форпост-симптомы
Из предвестников мы выделяем ещё и так называемые форпост-симптомы, они возникают в любом возрасте и представляют собой кратковременные или, как мы говорим, кратковременные, транзиторные, психотические вспышки. Это может быть, например, какая-то элементарная галлюцинация, которая возникла вдруг в один момент и потом также быстро исчезла спустя несколько минут.
Или, например, вдруг ребёнок услышал голос Бога, который что-то ему такое сказал, после чего у него наступило озарение. Больше никакого голоса, ничего в дальнейшем не слышал, но, тем не менее, вот этот форпост-симптом, этот двухминутный диалог со Всевышним, остался в его психике и стал почвой для дальнейших интерпретаций, переработок, размышлений на эту тему, для формирования будущей бредовой концепции, опять же связанной с этим голосом.
Или в качестве форпост-симптома может быть какой-то зрительный образ, галлюцинаторное явление, которое частенько бывает у детей, которое многие врачи относят к состояниям, связанным с интоксикацией. Например, ребёнок или подросток, заболевший гриппом, с высокой температурой находится у себя в комнате, и вдруг на стене начинают появляться чудища, возникают какие-то зрительные, кошмарные, гигантские люди, в комнату заходят инопланетяне, которые устанавливают с ним контакт, начинают общаться. Потом это всё проходит.
Мы говорим, что это был такой экзогенный психоз, похожий на интоксикационный, инфекционный делирий, но мы прекрасно понимаем, что это некий субстрат, который в последующем нашёл своё развитие уже в патологическом периоде, когда болезнь уже началась.
Причины СПИДа и ВИЧ
В России в большинстве случаев передача ВИЧ происходит при использовании нестерильных инструментов при введении наркотиков или во время незащищенного полового акта человеком, зараженным ВИЧ.
Человек, инфицированный ВИЧ, может передать вирус другим, даже если у него нет никаких симптомов. Инфицированные ВИЧ в наибольшей степени способны заразить других в течение нескольких недель после своего инфицирования.
Сексуальный контакт
В России почти каждый второй случай заражения ВИЧ происходит во время сексуального контакта. Основной путь передачи — это незащищенный вагинальный и анальный секс. Несмотря на то, что заражение ВИЧ возможно и при незащищенном оральном сексе с ВИЧ-инфицированным, его риск значительно ниже, чем при вагинальном и анальном сексе.
При оральном сексе, если осуществляющий стимуляцию партнер болен ВИЧ, передача вируса может произойти, если кровь из его рта перейдет в организм его партнера. Если же партнер, зараженный ВИЧ, наоборот, получает удовлетворение от орального секса, то передача вируса может произойти при попадании его спермы, вагинальных выделений или крови в рот другого человека.
Другие способы передачи ВИЧ-инфекции
К другим путям передачи ВИЧ относятся:
- совместное использование наркоманами игл, шприцов и других приспособления для инъекции;
- обмен игрушками для секса с человеком, инфицированным ВИЧ;
- от матери к ребенку до или во время родов или при грудном кормлении;
- случайное самозаражение инфицированными иглами у работников здравоохранения (такой риск крайне мал);
- переливание крови: сейчас это очень редко происходит в России, но все еще остается проблемой в развивающихся странах.
ВИЧ не передается от одного человека другому легко. Вирус не распространяется по воздуху, как вирусы простуды и гриппа. ВИЧ существует в крови и некоторых других жидкостях организма. Чтобы заразиться ВИЧ, одна из этих жидкостей от кого-то с ВИЧ должна попасть в вашу кровь.
К жидкостям организма, содержащим достаточное количество ВИЧ для заражения другого человека, относятся:
- сперма;
- вагинальные выделения, в том числе и кровь от месячных;
- грудное молоко;
- кровь;
- жидкость, скопившаяся в анальном отверстии.
Другие жидкости организма, такие как слюна, пот или моча, не содержат достаточного количества вирусов для того, чтобы заразить другого человека. Основными путями попадания вируса в кровоток являются:
- тонкая слизистая оболочка внутри анального отверстия или влагалища;
- тонкая слизистая оболочка рта и глаз.
Вы не можете заразиться ВИЧ от инфицированного человека через:
- плевок;
- контакт с неповрежденной, здоровой кожей;
- чиханье на вас;
- совместное использование ванны, полотенца или столовых приборов;
- использование одного туалета и плавание в одном бассейне;
- оживление методом дыхания рот в рот;
- укусы животных или насекомых, например, комаров.
Если у инфицированного ВИЧ во рту имеется кровотечение, например, от открытых язв, ран или порезов, существует очень низкая вероятность передачи вируса во время поцелуя открытым ртом. ВИЧ очень редко распространяется через укусы — зарегистрировано только пара случаев.
Как ВИЧ заражает организм
ВИЧ заражает клетки иммунной системы — защитной системы организма, и делает их неспособными бороться с инфекциями. Вирус проникает внутрь клеток CD4 иммунной системы, которые защищают организм от различных бактерий, вирусов и других микроорганизмов. Вирус использует клетки CD4 для создания тысяч копий себя самого. Затем копии покидают клетки CD4, убивая их по ходу развития.
Этот процесс продолжается до тех пор, пока однажды количество клеток CD4, также называемое количеством CD4, не упадет до такого низкого уровня, что ваша иммунная система перестает работать. Этот процесс может занять около 10 лет, в течение которых вы будете хорошо себя чувствовать и выглядеть.
К людям, подвергающимся высокому риску заразиться ВИЧ, относятся:
Каковы возможные последствия скарлатины?
Все осложнения при скарлатине объясняются особенностью бактерии, которая ее вызывает. Бета-гемолитический стрептококк оказывает тройное воздействие на организм:
- токсическое – отравляет бактериальными ядами. Токсин Дика поражает сердце, сосуды, нервную систему, кору надпочечников, нарушается белковый и водно-минеральный обмен
- аллергическое – белки, которые образуются в результате распада бактерии вызывают аллергическую реакцию. Этот фактор считается наиболее опасным
- септическое – распространяется по телу с током крови и вызывает гнойные очаги воспаления в разных органах.
По данным статистики осложнения возникают у 5% заболевших. Из этого числа почти 10% — это поражения сердца (эндокардит, миокардит). На втором месте, 6% — пиелонефрит (воспаление почек). На третьем месте — гайморит (воспаление пазух носа). Осложнения после скарлатины разделяют на ранние и поздние.
Ранние осложнения скарлатины появляются через 3-4 дня после начала болезни.
Последствия, связанные с распространением инфекционного процесса и распространением бета-гемолитического стрептококка.Могут возникнуть:
- некротическая ангина – разрушения вызванные стрептококком могут привести к отмиранию участков слизистой на миндалинах
- параамигдалический абсцесс – скопление гноя под слизистой оболочкой носоглотки вокруг миндалин
- лимфаденит – воспаление лимфатических узлов в результате скопления в них бактерий и продуктов их распада
- отит – воспаление среднего уха
- фарингит – воспаление стенок глотки
- синуситы – воспаление околоносовых пазух
- гнойные очаги (абсцессы) в печени и почках
- сепсис – заражение крови
Токсические. Токсин стрептококка вызывает нарушения в тканях сердца «токсическое сердце». Его стенки отекают, размягчаются, и сердце увеличивается в размерах. Пульс замедляется, давление падает. Возникает одышка и боль в груди. Эти явления кратковременные и проходят после того, как в организме накопится достаточное количество антител, связывающих токсин.Аллергические. Аллергическая реакция организма на бактерию и ее токсины вызывают временное поражение почек. Его тяжесть зависит от индивидуальной реакции организма и от того, встречался ли он раньше с этой бактерией. Проявлением аллергии являются повреждение сосудов. Они становятся ломкими, возникают внутренние кровотечения. Из них особенно опасно кровоизлияние в мозг.
Поздние осложнения скарлатины
Поздние последствия наиболее опасны и связаны с сенсибилизацией организма – аллергией. В результате этого клетки иммунной системы атакуют собственные ткани и органы. Наиболее серьезные аллергические осложнения:
- Поражение клапанов сердца – клапаны, которые обеспечивают ток крови в нужном направлении, утолщаются. Одновременно ткань становится хрупкой и разрывается. Нарушается циркуляция крови в сердце, развивается сердечная недостаточность. Проявляется одышкой и ноющей болью в груди.
- Синовит– серозное воспаление суставов – результат аллергизации, возникает на второй неделе заболевания. Поражаются мелкие суставы пальцев и стоп. Проявляется припухлостью и болезненностью. Проходит самостоятельно без лечения.
- Ревматизм – поражение крупных суставов, возникает на 3-5 неделе. Кроме боли в конечностях могут появиться и осложнения со стороны сердца. Ревматизм cчитается самым распространенным и неприятным осложнением скарлатины.
- Гломерулонефрит – поражение почек. После выздоровления температура поднимается до 39°. Появляются отеки и боли в пояснице. Моча становится мутной, ее количество уменьшается. В большинстве случаев стрептококковый гломерулонефрит поддается лечению и проходит без следа. Но если вовремя не принять меры, то может развиться почечная недостаточность.
- Хорея Сиденгама – поражение головного мозга, которое возникает через 2-3 недели после выздоровления. Первые проявления: смех и плач без причины, беспокойный сон, рассеянность и забывчивость. Позже появляются неконтролируемые движения в конечностях. Они быстрые и беспорядочные. Нарушается координация, походка, речь. В некоторых случаях мозгу удается компенсировать нарушенную функцию, в других несогласованность движений остается на всю жизнь.
Поздние осложнения после скарлатины чаще всего возникают, если инфекционное заболевание лечили самостоятельно без антибиотиков или диагноз был поставлен неправильно. Профилактика осложнений – правильное и своевременное лечение скарлатины. При первых признаках болезни необходимо обратиться к врачу. Прием антибиотиков, противоаллергических средств и прием большого количества жидкости, это надежная защита от возникновения осложнений.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Причины мигрени. Почему она возникает?
Причины мигрени к настоящему моменту точно не определены, хотя научные исследования в этой области ведутся во всем мире. С высокой достоверностью ученые говорят о группах факторов, провоцирующих характерные головные боли.
Генетика
Наследственный фактор играет важную роль в возникновении мигрени, что подтверждено многими научными исследованиями. Установлено, что наличие мигрени с аурой у матери и отца повышает риск появления болей у детей в 4 раза. При этом вероятность развития мигрени без ауры не зависит от генетической предрасположенности. По материнской линии патология передается чаще: только в 1/3 случаев болезнь наследуется от отца.
О механизмах наследования у ученых нет единого мнения. Заслуживает внимания теория о том, что генетически передается не сама патология, а предрасположенность сосудистой системы к определенному механизму реагирования на внешние раздражители и нарушение процесса метаболизма нейромедиаторов, особенно серотонина.
Триггерные факторы
Приступы мигрени обычно начинаются вследствие влияния определенных провоцирующих факторов – триггеров. Триггеры абсолютно индивидуальны, и часто даже при длительном течении заболевания человек не может установить причинно-следственной связи между приступом и его причиной. Кроме того, приступ могут вызвать разные триггеры или их сочетание.
Все триггеры мигрени объединяются в 6 основных групп:
- психологические – нервное перенапряжение, эмоциональные перепады, депрессия;
- метеорологические – перепады атмосферного давления, резкая смена климата при дальних перелетах;
- питание – употребление в пищу определенных продуктов, строгие ограничения калорийности при диете, большие дозы алкоголя или кофе;
- воздействие на органы чувств – резкие запахи, мигающий или очень яркий свет, громкая музыка или другие звуки;
- гормональные – изменение гормонального фона в течение менструального цикла, прием оральных контрацептивов, беременность;
- нарушение суточных биоритмов – недостаток сна, изменение режима при смене часовых поясов.
- Определение индивидуальных триггеров мигрени лежит в основе разработки индивидуальной схемы лечения.
Физиологические факторы
Влияние патофизиологических факторов на возникновение мигрени до сих пор является предметом научных дискуссий. Наиболее распространены три вида теорий:
- Сосудистые. По одной из них боли возникают из-за резкого сужения сосудов головного мозга. Внезапный спазм вызывает ауру, а последующее расширение сосудов – головную боль. По другой теории причина боли – ишемия мозга из-за того, что во время приступа кровь не проходит через капилляры, а попадает из артерии сразу в вену. В основе еще одной теории лежит первичная патология эритроцитов, вследствие чего в организме повышается концентрация серотонина.
- Неврологические, согласно которым боль возникает вследствие дисфункции коры головного мозга или проблем с сосудами твердой мозговой оболочки.
- Серотонинергическая, по которой сильные головные боли связывают с количеством свободного серотонина.
Пищевые факторы
Среди основных пищевых триггеров заболевания выделяют:
- Кофеин. В некоторых случаях лекарственные средства с кофеином помогают уменьшить головную боль, особенно, если она связана с пониженным артериальным давлением. Но при склонности к мигрени зависимость от кофеиносодержащих напитков увеличивает риск частого повторения приступов.
- Алкоголь, особенно красное вино.
- Шоколад – исследования Американского фонда мигрени доказали, что бета-фенилэтиламин, входящий в состав шоколада, может спровоцировать приступ.
- Выдержанный сыр – вызывает мигрень благодаря высокому содержанию тирамина, провоцирующего сужение сосудов и повышение артериального давления. Тирамин также содержится в маринованных продуктах.
- Спровоцировать приступ могут также мясные полуфабрикаты, дрожжевая выпечка, продукты с высоким содержанием глутамата натрия или искусственных подсластителей.
Факторы окружающей среды
Плохая экология и большая концентрация в атмосфере вредных веществ – еще одна распространенная причина мигрени. Некоторые люди связывают приступы с переменой погоды, надвигающейся грозой или очень высокой температурой воздуха.
Основные симптомы и признаки шизофрении
Зачастую для шизофрении свойственен продромальный или же инкубационный период который может длиться от нескольких недель до нескольких лет и при этом не сопровождается характерными для шизофрении симптомами, однако в этот период можно заметить некоторые особенности. Далее мы детально рассмотрим эти особенности, однако стоит помнить, что наличие одного или даже нескольких таких признаков еще не говорит о наличии шизофрении, а являются лишь поводом с профилактической целью обратиться к специалисту.
Первые признаки заболевания могут возникать за несколько недель или лет (в среднем 2-3 года) до полноценного дебюта заболевания. К этим признакам относят:
- Сверхценные идеи и увлечения – человек начинает уделять много внимания мистическим, религиозным и философским рассуждениям, течениям, вплоть до “фанатизма”. Это также называют метафизической или философской интоксикацией.
- Снижение способности к продуктивной деятельности (работе, учебе) – проявляется в виде снижения мотивации к деятельности, поиска эфемерного смысла в происходящем, общее снижение активности.
- Изменения черт личности – черты характера человека могут начать меняться без видимых причин.
- Снижение общей активности, потребности в общении, тяга к одиночеству.
- Странности в поведении.
Наличие одного или нескольких подобных признаков еще не означает наличие заболевания. Особенно если подобные симптомы возникают в подростковом периоде, который является сложным во всех смыслах слова, что существенно осложняет диагностику заболевания.
Непосредственно симптомы шизофрении разделяют на позитивные (продуктивные) и негативные (дефицитарные). Рассмотрим их подробнее.
Отдельно выделяются расстройства мышления. Характерны для спектра шизофренических заболеваний и проявляются утратой целенаправленности, последовательности логичности мыслительной деятельности. Подобные нарушения мышления называются формальными, так как они касаются не содержания мыслей, а самого мыслительного процесса. Прежде всего, это затрагивает логическую связь между мыслями, кроме того, исчезает образность мышления, преобладает склонность к абстракции и символике, наблюдаются обрывы мыслей, общее обеднение мышления или его необычность со своеобразием ассоциаций, вплоть до нелепых. На поздних этапах болезни связь между мыслями утрачивается даже в пределах одной фразы. Это проявляется в разорванности речи, которая превращается в сумбурный набор обрывков фраз, абсолютно не связанных между собой.
В более легких случаях наблюдается лишенный логики переход от одной мысли к другой (“соскальзывание”), чего сам больной не замечает. Нарушения мышления выражаются также в появлении новых вычурных слов, понятных только самому больному («неологизмы»), в бесплодных рассуждениях на отвлеченные темы, в мудрствовании («резонерстве») и в расстройстве процесса обобщения, который основывается на несущественных признаках. Кроме того, встречаются такие нарушения, как неуправляемый поток или два параллельно текущих потока мыслей.
Кардиогенные синкопе
Аритмогенные
Брадикардия
-
- полная АВ-блокада (АВ-блокада III степени);
- синдром Вольфа-Паркинсона-Уайта;
- синдром слабости синусового узла.
Структурные поражения сердца
-
- аортальный стеноз;
- диссекция и аневризма аорты;
- острый инфаркт миокарда/ишемия миокарда;
- гипертрофическая обструктивная кардиомиопатия;
- патология коронарных артерий;
- первичная лёгочная гипертензия;
- тромбоэмболия лёгочной артерии;
- синдром эйзенменгера;
- заболевания клапанов сердца;
- миксома предсердия;
- аритмогенная дисплазия правого желудочка.
Состояния, которые ошибочно воспринимаются как синкопе
Состояния без потери сознания
- функциональные (психогенные) синкопе;
- дроп-атаки;
- транзиторные ишемические атаки в каротидном бассейне;
- катаплексия;
- пароксизмальные дискинезии;
- пароксизмальный кинезиогенный хореоатетоз;
- пароксизмальный некинезиогенный хореоатетоз;
- пароксизмальные дискинезии, вызыванные физической нагрузкой;
- периодические синдромы детского возраста;
- доброкачественное пароксизмальное головокружение;
- доброкачественный пароксизмальный тортиколис;
- циклические рвоты.
Другие пароксизмальные неэпилептические расстройства
- дистония, чувствительная к леводопе;
- эпизодические атаксии;
- синдром Сандифера;
- кивательная судорога;
- пароксизмальное тоническое отведение глаз вверх у детей;
- Доброкачественный неэпилептический миоклонус младенчества;
- врождённая гиперэкплексия;
- Приступы вздрагивания;
- стереотипии, самораздражение и мастурбация;
- Синдром гипервентиляции.
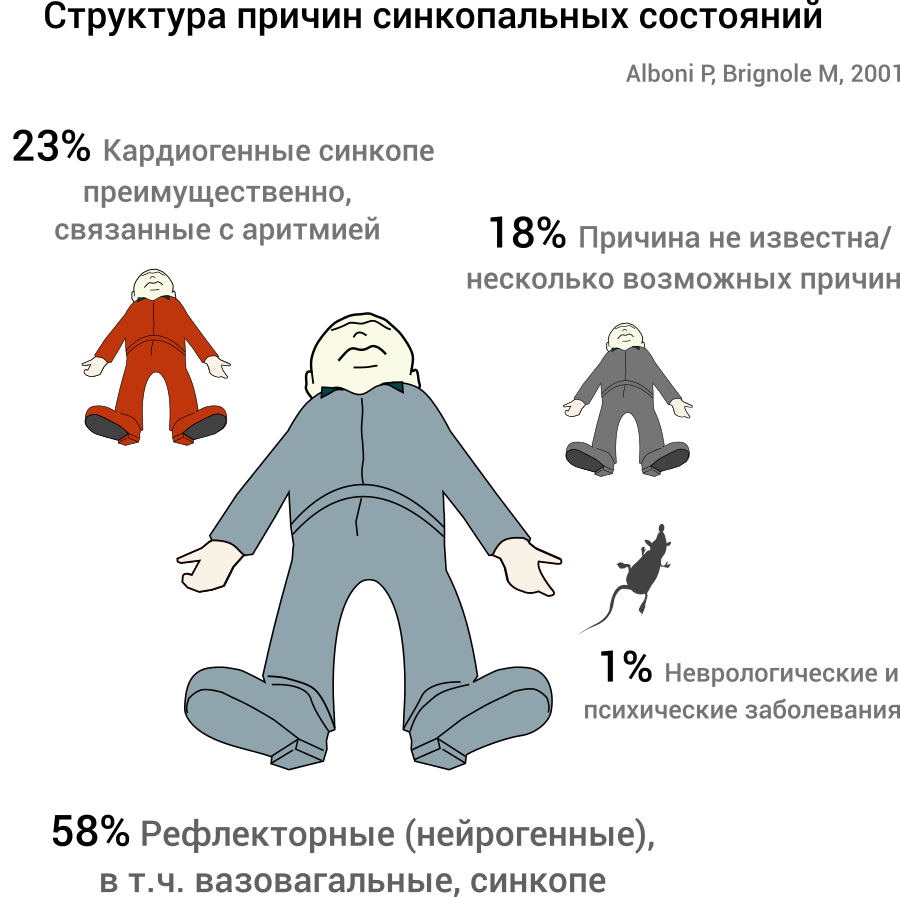
Синкопе является неотложным состоянием и требует экстренной оценки пациента. В отсутствии указаний на известные пациенту заболевания или приём лекарственных препаратов, клинические характеристики приступа дают основную информацию о природе синкопе.
Как лечить болезнь Паркинсона
- Болезнь Паркинсона на начальных стадиях лечится медикаментозно, путем введения недостающего вещества. Чёрная субстанция является главной целью химической терапии. При таком лечении почти у всех пациентов наблюдается ослабление симптомов, появляется возможность вести образ жизни, близкий к нормальному и вернуться к прежнему жизненному укладу.
- Однако если по истечении нескольких лет у пациентов не наступает улучшения (несмотря на увеличение дозы и частоты приема препаратов), или появляются осложнения – применяется вариант операции, во время которой имплантируется мозговой стимулятор.
- Операция заключается в высокочастотном раздражении базальных ганглий головного мозга электродом, соединенным с электростимулятором:
- Под местным обезболиванием последовательно вводятся два электрода (по заранее намеченному компьютером пути) для глубокой стимуляции мозга.
- Под общим наркозом в области грудной клетки подкожно вшивается электростимулятор, к которому подсоединяются электроды.
Лечение паркинсонизма, препараты
Леводопа. При болезни Паркинсона лучшим лекарством давно считалась леводопа. Этот препарат – химический предшественник дофамина. Однако для него характерно большое количество серьезных побочных эффектов, в том числе, психические нарушения. Лучше всего назначать леводопу в комбинации с ингибиторами периферической декарбоксилазы (карбидопа или бенсеразид). Они увеличивают количество леводопы, достигающей мозга и одновременно снижают выраженность побочных эффектов.
Мадопар – один из таких комбинированных препаратов. Капсула мадопара содержит леводопу и бенсеразид. Мадопар выпускается в разных формах. Так, мадопар ГСС находится в специальной капсуле, плотность которой меньше плотности желудочного сока. Такая капсула находится в желудке от 5 до 12 часов, и высвобождение леводопы идет постепенно. А мадопар диспергируемый имеет жидкую консистенцию, действует быстрее и более предпочтителен для больных с нарушениями глотания.
Амантадин. Одно из лекарственных средств, с которых обычно начинают лечение – амантадин (мидантан). Этот препарат способствует образованию дофамина, уменьшает его обратный захват, защищает нейроны черной субстанции за счет блокады глутаматных рецепторов и обладает другими положительными свойствами. Амантадин хорошо уменьшает ригидность и гипокинезию, на тремор влияет меньше. Препарат хорошо переносится, побочные эффекты при монотерапии возникают редко.
Миралекс. Таблетки от болезни Паркинсона миралекс используют, как для монотерапии в ранних стадиях, так и в комбинации с леводопой в более поздних стадиях. Побочных эффектов у миралекса меньше, чем у неселективных агонистов, но больше, чем у амантадина: возможны тошнота, нестабильность давления, сонливость, отеки ног, повышение уровня печеночных ферментов, у больных с деменцией могут развиваться галлюцинации.
Ротиготин (Ньюпро). Еще один современный представитель агонистов дофаминовых рецепторов – ротиготин. Препарат выполнен в виде пластыря, накладываемого на кожу. Пластырь, называемый трансдермальной терапевтической системой (ТТС), имеет размеры от 10 до 40 см², наклеивается один раз в день. Препарат Ньюпро отпускается по рецепту для монотерапии идиопатической болезни Паркинсона на ранней стадии (без применения леводопы).
Эта форма имеет преимущества перед традиционными агонистами: эффективная доза меньше, побочные эффекты значительно менее выражены.
Ингибиторы МАО. Ингибиторы моноаминооксидазы тормозят окисление дофамина в полосатом теле, за счет чего повышается его концентрация в синапсах. Чаще всего в лечении болезни Паркинсона используют селегилин. На ранних стадиях селегилин применяется в качестве монотерапии, и половина больных при лечении отмечает значительное улучшение. Побочные явления селегилина не часты и не резко выражены.
Терапия селегилином позволяет отсрочить назначение леводопы на 9-12 месяцев. В поздних стадиях можно использовать селегилин в комбинации с леводопой – он позволяет увеличить эффективность леводопы на 30%.
Мидокалм снижает тонус мышц. На этом свойстве основано его применение при паркинсонизме в качестве вспомогательного лекарства. Мидокалм принимают, как внутрь (таблетки), так и внутримышечно или внутривенно.
Витамины группы В активно используются при лечении большинства заболеваний нервной системы. Для трансформации L-Дофа в дофамин необходимы витамин В₆ и никотиновая кислота. Тиамин (витамин В₁) также способствует увеличению дофамина в мозге.
Предвестники заболевания
Сегодня мы поговорим о самом начале шизофрении, о её доманифестном этапе, о её ранних симптомах или, как мы говорим, донозологических состояниях. В подавляющем большинстве случаев эти симптомы остаются либо незамеченными, либо замечаются, но интерпретируются пациентом, родственниками и врачами, в том числе и психиатрами, как совсем что-то другое.
Может быть, кто-то и подозревает возможное развитие такой тяжёлой болезни как шизофрения, но предпочитает об этом не говорить, не пугать ни пациента, ни его близких и относятся к этому с недостаточной бдительностью.
Как мы знаем, средний возраст начала этого заболевания приблизительно 20-25 лет. Именно на этот возрастной период приходится наибольшее число случаев начала манифестации болезни.
Сегодня мы будем говорить о предвестниках, о продромальных состояниях, как мы говорим, или зарницах болезни, которые возникают ещё в школьном, а, может быть, даже в дошкольном возрасте.
Причины болезни
Главным фактором развития шизофрении принято считать наследственность. На генном уровне еще до рождения закладывается тот самый механизм, которому суждено однажды выстрелить.
Психиатры полагают, что предпосылки для заболевания есть чуть ли не у каждого человека. К сбою психического равновесия и невозможности отделять реальные события от иллюзий могут привести:
- сложные внутрисемейные отношения;
- излишняя критика;
- гиперопека;
- частые конфликтные ситуации;
- стрессы;
- нервные потрясения;
- буллинг.
Психиатры и психологи после совместного изучения симптомов и причин развития шизофрении, пришли к обоюдному согласию, что в процессе задействованы следующие факторы:
- наследственная предрасположенность;
- детские психологические травмы;
- нарушения воспитания или педагогические ошибки.
Все они имеют накопительный эффект и, достигнув максимума, происходит срыв. У кого-то это случается внезапно и неожиданно для окружающих, а у некоторых шизофрения приобретает вялотекущую форму.
Очень часто случается, что ни сам больной, ни его близкие не замечают характерных проявлений заболевания на ранней стадии. Впоследствии это может привести к сложностям в постановке диагноза и лечении. К тому же нет никаких гарантий, что ребенок не заболеет шизофренией, даже если у обоих родителей родственники никогда ею не страдали. Вероятность развития психического расстройства у такой категории людей очень мала, но она все-таки есть.
Одной из фантастических причин появления шизофрении некоторые ученые ранее считали эволюцию человечества. Якобы во время интенсивного развития произошел какой-то сбой в мозговой деятельности, затем это отклонение мутировало и передалось следующим поколениям.
Еще был вариант, что болезнь заразна и передается как вирусные или инфекционные заболевания. Но с развитием прогресса в медицине от этих гипотез отказались.
Преимущества клиники
Медицинские центры «Энергия здоровья» оснащены в соответствии с современными стандартами диагностики и лечения заболеваний. Мы стараемся, чтобы каждому пациенту было комфортно в стенах клиники и предлагаем:
- консультации врачей различных специальностей;
- информативные методы инструментальной, функциональной и лабораторной диагностики;
- индивидуальный подбор схемы лечения;
- комплексное воздействие на организм с использованием не только препаратов, но и дополнительных методов: физиотерапия, массаж, ЛФК, мануальная терапия и т.п.
Прием ведется по предварительной записи, без очередей и длительного ожидания. Расположение центров позволяет с комфортом добраться до нас и автомобилистам и тем, кто передвигается на общественном транспорте.
Если приступы мигрени отравляют Вам жизнь, не терпите боль. Обратитесь к неврологам «Энергии здоровья». Вместе мы найдем способ избавить Вас от недуга.
